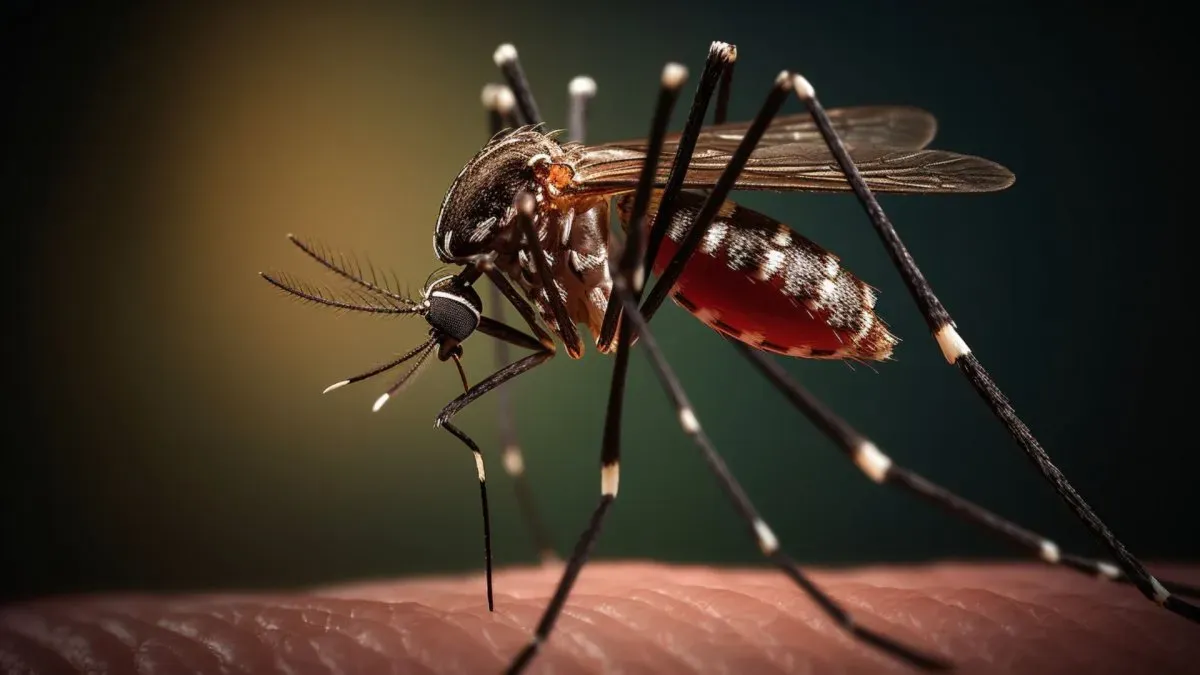
Argentina atraviesa la epidemia de dengue más importante de los últimos años. La vacuna contra el dengue para combatir el virus propagado por el aedes aegypti despierta muchas preguntas. Frente a tanta desinformación y fake news, entrevistamos especialistas para conocer la información clave sobre la vacuna autorizada por la ANMAT. Se llama Qdenga y es desarrollada por el laboratorio japonés Takeda.
Argentina atraviesa la epidemia de dengue más importante de los últimos años. La implementación integrada y simultánea de acciones conjuntas entre las comunidades y el sistema de salud es la clave para prevenir y atender la enfermedad.
Según el último boletín epidemiológico (semana 14) del Ministerio de Salud de la Nación, son 252.566 los casos confirmados, y 197 las personas fallecidas por dengue en lo que va de 2024. Los casos de esta temporada casi quintuplican a los registrados en el mismo periodo de 2022/2023.
La Organización Panamericana de la Salud (OPS), el pasado 16 de febrero, emitió una alerta por la situación del dengue en las Américas, ya que el aumento es del 157% con respecto al mismo período del año anterior y un aumento del 225% en comparación con el promedio de los últimos cinco años.
La estrategia recomendada por el Ministerio de Salud de la Nación y la OPS/OMS para prevenir y controlar las enfermedades transmitidas por mosquitos continúa estando centrada en la colaboración entre la comunidad y los equipos de salud.
Las acciones clave incluyen el control del mosquito transmisor, la prevención de picaduras, una atención oportuna y adecuada de los casos, y el compromiso continuo de las comunidades. La implementación integrada y simultánea de estas acciones reducirán los riesgos asociados no solo al dengue, sino también a otras enfermedades transmitidas por el mosquito Aedes aegypti como zika y chikungunya.
Vacuna contra el dengue
De acuerdo al comunicado del Ministerio de Salud en abril de 2023, la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT), autorizó el uso de la vacuna conocida como Qdenga, desarrollada por el laboratorio japonés Takeda.
Sin embargo, ni el gobierno anterior ni el actual, tampoco infectólogos ni los organismos internacionales, alcanzaron el consenso para recomendar incluirla en el Calendario Nacional de Vacunación.
Esto abrió el debate sobre el uso o no de la vacuna como una estrategia de salud pública en el contexto actual de epidemia, sobre todo ya que desde del gobierno nacional promueven información confusa como que “la vacuna aún está en proceso de prueba y en estudios preliminares para garantizar su efectividad, según el rango etario y las regiones endémicas”.
Preguntas y respuestas en el consultorio
Desde Escritura Crónica, dialogamos con Corina Nemirovsky, médica de planta de Infectología del Hospital Italiano de Buenos Aires (CABA), a partir de preguntas que nos dejaron en nuestras redes sociales sobre la vacuna contra el dengue.
E.C. — ¿La vacuna es segura? ¿Conviene vacunarse?
Corina Nemirovsky — Es una vacuna segura y efectiva, que se probó en un estudio de investigación, en niños mayores de 4 años, en una población muy grande. Y se lanzó al mercado con ese estudio como aval, en Fase 3. Por otro lado, el dengue tiene 4 serotipos, (DEN-1, 2, 3 y 4), y la vacuna está diseñada para proteger contra todos ellos. En el país, tenemos circulación del serotipo 2 ante todo, y con menor incidencia del DEN-1, y muy poco del DEN-3. Después de transitar la enfermedad, el dengue da inmunidad total para un tipo de serotipo, y parcial para el resto. En una vacuna anterior, del laboratorio Sanofi-Pasteur, se advirtió que cuando una persona adquiere otro serotipo de dengue, la vacuna funcionó como un primer dengue y lo que estaba teniendo la persona era un segundo dengue, con posibilidades de tener un dengue grave. Todo eso se pudo ver con la vacuna en el mercado. Por eso manejamos con prudencia la indicación de la vacuna actual.
Y sumó un dato más. Se sugiere la vacuna según el comportamiento del dengue en regiones endémicas. Por ejemplo, en Buenos Aires y centro del país tenemos un brote de dengue epidémico. Esto quiere decir que responde al factor estacional. Generalmente comienza en noviembre/diciembre y se extiende hasta marzo/abril, meses de calor, humedad, condiciones ideales para el mosquito. Brasil está vacunando de manera masiva, por su condición tropical. Entonces en pocos meses, pensando en agosto/septiembre, cuando tengamos que empezar a pensar en vacunar para la próxima temporada de dengue vamos a tener un poco más de bagaje en el comportamiento de la vacuna en la vida real.
E.C. — Después de tener dengue, ¿cuánto tiempo tiene que pasar para darme la vacuna?
Corina Nemirovsky — Con todos los factores que comenté sobre la prudencia respecto de la vacuna, justamente la dejamos reservada para quienes tuvieron dengue. Se sugiere entre 3 y 6 meses después, para no interferir en los anticuerpos que se generan con la propia enfermedad. De manera indistinta del serotipo que tuvieron, porque es muy difícil de conocer. Son pocos los estudios de laboratorio que permiten tener referencia. Aunque sabemos que en pequeña proporción, tener un segundo dengue puede ser más grave que un primero, es importante que se vacunen para evitar la gravedad de un segundo dengue. Y también así evitamos la sobrecarga del sistema de salud.
E.C. — ¿Qué síntomas puedo tener después de darme la vacuna?
Corina Nemirovsky — Se pueden tener síntomas atenuados de la enfermedad durante las primeras 48 horas. Dolor local en el brazo, malestar general de cuerpo, dolor de cabeza, debilidad, fiebre. El estudio informa que los efectos son menos frecuentes en la segunda dosis de Qdenga que después de la primera inyección.
E.C. — La vacuna tiene un esquema de dos dosis, separadas por un intervalo de 3 meses. ¿Qué pasa si me pica el mosquito Aedes ni bien me di la primera dosis? ¿Y si me pica en el periodo entre las dos dosis?
Corina Nemirovsky — En principio, y para derribar mitos, solo el mosquito Aedes aegypti que se alimenta con sangre de una persona enferma de dengue, y luego pica a otras personas, puede transmitir la enfermedad. Sabemos que la vacuna solo genera inmunidad al mes de transcurrido el esquema completo, es decir, después de la segunda dosis. Por eso decimos que podes tener dengue hasta completar el esquema de la vacuna. Y no sabemos con certeza por cuanto tiempo genera inmunidad. Está en estudio la posibilidad de requerir un refuerzo, tal vez a los 6 meses. Por eso la vacuna por el momento no es una herramienta absoluta. Es una estrategia más de prevención pero pedimos seguir con el resto de las medidas de cuidado que conocemos.
E.C. — ¿Por qué la vacuna está contraindicada en algunos casos, como durante el periodo de lactancia o embarazo?
Corina Nemirovsky — Las vacunas tienen distintas plataformas. La vacuna de Qdenga es a virus vivo atenuado. Tenemos el mismo ejemplo para las vacunas contra la fiebre amarilla o el sarampión. Entonces aquellas personas que no tienen las defensas completas, el sistema inmunológico está comprometido, pueden desarrollar un dengue directamente. Por eso, la vacuna está totalmente contraindicada durante el embarazo, la lactancia, aquellas personas inmunosuprimidas o quienes tuvieron hipersensibilidad a la primera dosis de la vacuna. Sugerimos que si vas a amamantar o estás buscando un embarazo, interrumpas hasta un mes después de darte la vacuna.
E.C. — ¿Qué sucede con las personas mayores de 60 años?
Corina Nemirovsky — En Argentina, la ANMAT autorizó la aplicación de la vacuna sin límite de edad. Pero el estudio de la vacuna se realizó en Asia, sobre una población de niños de 4 años, y se traspoló al resto de la población. No fue así en personas mayores de 60 años. Acá en el hospital tenemos hasta el momento alrededor de setenta pacientes que se aplicaron la vacuna, bajo protocolo y que firmaron un consentimiento. Son personas a partir de 60 años, que la mayoría transitaron la enfermedad y se sienten más seguras aplicándose la vacuna. Por ahora, no tenemos registro de efectos adversos. Pero será parte de la evidencia que debemos tener sobre cómo se comporta la vacuna en la vida real.
Dengue, cambio climático y abordaje comunitario
Recordemos que el dengue es una enfermedad viral transmitida por la picadura de mosquitos hembra de la especie Aedes aegypti. Estos mosquitos también transmiten la fiebre amarilla, chikungunya y la infección por zika.
La OMS describe tres variables de las que depende el mosquito: precipitaciones, temperatura y urbanización rápida sin planificar. El dengue se presenta en los climas tropicales y subtropicales de todo el planeta, especialmente en zonas urbanas y semiurbanas. Investigadores señalan que los cambios climáticos son los factores responsables de la mayor proliferación del mosquito.
Respecto al comportamiento del dengue en nuestro país, se registra un aumento considerable de los datos epidemiológicos en los últimos años. Sobre este tema conversamos con Silvana Figar, médica epidemióloga, doctorada en ciencias sociales, y Jefa de Epidemiología de Clínica Médica del Hospital Italiano de la Ciudad de Buenos Aires.
E.C. — ¿Por qué tenemos un aumento de los casos de dengue en el país durante los últimos años?
Silvana Figar — El dengue está relacionado con lo que es la actividad humana, con las concentraciones demográficas cercanas a las ciudades en condiciones precarias respecto tanto a su ordenamiento espacial y ambiental, como a la provisión de agua potable. Por eso, decimos que el Aedes es un mosquito mascota, se cría en cúmulos de agua cercanos a las casas; no es el mosquito del parque. De ahí es que quienes somos epidemiólogos sociales tratamos de hablar de determinantes sociales de la salud, esto es qué tipo de actividad humana, económica, social, política, cultural incluso, podemos modificar para hacer los ambientes más en armonía y más saludables. Y el cambio climático tiene su lugar, justamente porque vemos temperaturas más templadas en zonas que antes eran más frías y eso, por supuesto, tiene que ver con esa actividad humana que emite gases y genera este efecto invernadero conocido. Entonces, antes que el cambio climático, nos gusta decir que es el comportamiento humano que hemos elegido como sociedad global lo que nos lleva a esta situación.
E.C. — Desde este posicionamiento, vinculando al dengue con el comportamiento humano, ¿qué podemos hacer para prevenirlo?
Silvana Figar — A mí me gusta invitar a lo que son la profundización de los procesos democráticos que equilibran el sistema, y propongo siempre hacer micropolítica. Esto es involucrarse. Primero poder conversar en la propia familia, tomarse un día, los domingos por ejemplo con mate, para sacar los criaderos de mosquitos de la casa: echar agua caliente a todas las rejillas, taparlas, hacer un ordenamiento primero de la propia casa. Y luego saber que estas epidemias, en realidad todas, son una invitación a la construcción de vínculos sociales con las personas en la comunidad donde vivimos. Entonces, lejos de creer que el otro me va a traer la peste, y eso nos pasó con el COVID, a partir del dengue podríamos pensar y organizar encuentros de ordenamiento ambiental comunitario. La intención es quitar el miedo a cómo estamos viviendo, porque una vez que te reunís con otras personas a dialogar, ocurre algo muy bonito, que es la potencia asociativa.
Hidratación: la clave en el pronóstico del dengue
E.C. — Al dengue se lo conoce como fiebre quebrantahuesos, con intensidad de dolores y elevada fiebre sostenida, entre otros síntomas. ¿cuales son los consejos respecto al cuidado y el tratamiento durante el curso de la enfermedad?
Silvana Figar — El dengue es una enfermedad que se puede tratar en comunidad como primer paso a indicar. Si la persona está en el momento epidémico de fiebre, con dolor de cuerpo y de cabeza, sin otro síntoma respiratorio o comprometido, lo más importante es que se hidrate, y eso va a hacer que no evolucione con otros síntomas de mayor gravedad. Pueden empezar el autocuidado, y eso deja libre el sistema de salud y los consultorios febriles de las guardias para aquellas personas que tienen que llegar rápido a ser atendidas. Muchas veces lo que vemos es que se hacen largas colas, porque hay un modelo hospitalocéntrico, y en esas colas tampoco se hidrata la persona, con lo cual cuando se presentan a la consulta médica ya llegan con fases más avanzadas de la enfermedad.
¿Cómo es la hidratación?
– 80 ml/kg/día si pesas mas de 20kg y
-100 ml/kg/día si pesas menos de 20kg.
Ejemplo: una persona de 70 kg tiene que tomar 6 litros al día durante la fase febril (llamada también fase de deshidratación).
– Tiene que ser sostenido y continuo, es decir durante la noche también debe estar hidratándose.
– No tiene que ser solamente con agua porque eso nos genera un desbalance interno de electrolitos que se debe prevenir con un cuarto al menos de lo que se llama hidratación con solutos: son muy importantes las sopas, saber hacer agua de arroz, incorporar infusiones.
– El dolor de cabeza se va con la hidratación. Entonces decimos que es al revés, si te duele la cabeza quiere decir que estás deshidratado. Incluso se ve que hasta el dolor de cuerpo disminuye con la correcta hidratación.
– En niños con menos de 20 kilos la hidratación es aún mayor de 100 mililitros kilo día. Y saber que los niños se ponen irritables, no quieren hidratarse y ellos por supuesto tienen que estar bajo un seguimiento más de control. – Es clave una buena organización barrial, no sólo para sacar criaderos, sino también para hacer lo que se llama hidratación comunitaria. Es muy deseable la visita a los hogares, ya que hay mucha gente que se queda sola en sus casas, con enorme necesidad de hidratación.
IMPORTANTE:
- Esto es siempre cuando la persona tenga entre 2 y 60 años, sin enfermedades previas y no está embarazada; además pueda tener la posibilidad de hidratarse, es decir que no viva solo, que tenga una red social.
- Mientras estás en casa, haciendo este autocuidado, el síntoma que sí o sí decimos tenés que darle mucho valor, es al dolor abdominal, sostenido y constante, sobre todo luego del periodo de fiebre,Ya que probablemente es la expresión de tus vasos sanguíneos, se pusieron como colador, y el líquido pasa a las fases intestinales y eso empieza a ser dolor. Por favor, no dejen de consultar al médico
- Si hacemos un buen trabajo un buen enlace entre comunidad y sistema de salud nadie debe morirse por dengue.
Que no te pique el miedo
En sintonía con la Organización Mundial de la Salud (OMS), un aprendizaje que reforzó la pandemia de COVID-19, es que “la información errónea y falsa puede perjudicar la salud física y mental de las personas, y dificultar que accedan a aquella información proveniente de fuentes fiables y obtengan orientaciones válidas en momentos en que se hace más necesario para la toma de decisiones”.
Sabemos que el comportamiento humano afecta el clima. Tenemos un aumento considerado de las temperaturas y precipitaciones. El ambiente se vuelve entonces la panacea para el criadero del Aedes aegypti.
Que no te pique el miedo. Es clave seguir los consejos de organismos oficiales de salud sobre el dengue; así como también sobre la vacuna como estrategia de inmunidad. Pero no es la única. Dejamos una invitación a armar lazos comunitarios para la prevención y tratamiento de la enfermedad. Y exigir al Estado una gestión a la altura de la epidemia de dengue en la próxima temporada.